嚥下(えんげ)の障害に気付いたら?その原因・症状チェック・食事対処法
「一緒に暮らす祖母が、食事中にむせるようになってきた」
「嚥下障害は、どんな症状?対処方法やリハビリはあるのかな」
このようなお悩みはありませんか。「家族が食べ物をつまらせたら…」と思うと心配ですよね。
嚥下障害とは、食物を口に運び、噛み、かたまりにして飲み込み、食道から胃に運ぶまでの動作がうまくできない障害です。
嚥下障害のリハビリには、言語聴覚士を中心に多職種が関わります。
嚥下障害とは何か、原因、誤嚥(ごえん)性肺炎、症状チェック、食事の対処方法、言語聴覚士が行う嚥下障害のリハビリについて解説するので、家族のむせこみが気になる方は、参考にしてみてください。
嚥下障害とは何か
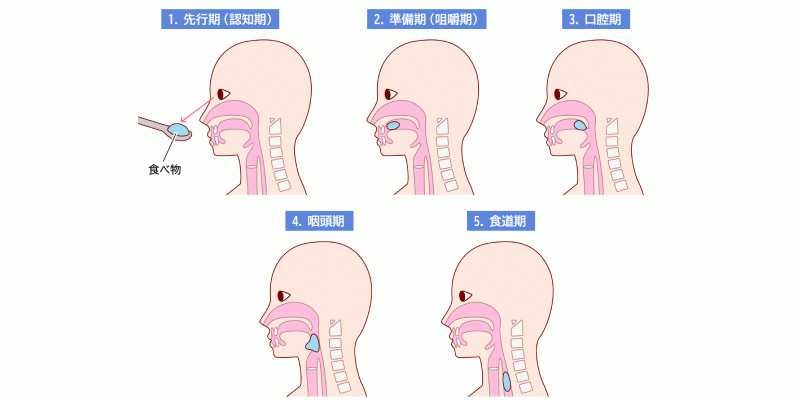
嚥下障害とは、食物を口に運び、噛み、かたまりにして飲み込み、食道から胃に運ぶまでの動作がうまくできない障害です。
- ・ 先行期:食物を認識して口元まで運ぶ
- ・ 準備期:食物を口に取り込み、噛みくだく
- ・ 口腔期:舌を使って食物をかたまりにして、のどの奥に送り込む
- ・ 咽頭期:食物を飲み込む(=嚥下)
- ・ 食道期:食道から胃に運ぶ
嚥下障害は、食事の流れがうまくいかないことを言います。1つの段階だけでなく、口腔期と咽頭期と2つの段階に問題が出てくる方もいます。
嚥下障害の原因
嚥下障害の原因には、嚥下に使う機能の形、脳の疾患、ストレス、加齢があります。
嚥下に使う機能の形とは、舌や唇などの変化です。舌がん後の舌切除や唇顎口蓋裂(しんがくこうがいれつ)があります。脳の疾患とは、脳血管障害や変性疾患です。変性疾患にはパーキンソン病やアルツハイマー型認知症が含まれます。
食事中の苦しい経験や人間関係がうまくいかないといったストレスが原因の嚥下障害は、心因性嚥下障害です。
米田らは「心因性嚥下障害では身体初見や臨床検査上、構造的・器質的異常を認めないにもかかわらず嚥下機能の低下や摂食困難を呈する」(※1)と述べています。
心因性嚥下障害は、若年層だけでなく10代以下の報告もあります。
加齢による嚥下障害は、喉頭(こうとう)の下降と体力低下が原因です。嚥下するときに、喉頭が上前方に移動すると食道の入口が開きます。喉頭とは、舌骨につく軟骨の集まりであり、空気の通り道かつ発声器官です。
高齢になると喉頭の位置は下がりますが、喉頭の移動距離は若年者と変わりません。喉頭の移動距離が短いと食道の入口が開き切らず、のどに食物が残ります。残った食物が気道に入れば誤嚥です。また、体力が低下すると嚥下動作に疲れて食事摂取量が減ります。
嚥下障害の症状チェック
嚥下障害を疑ったら、以下の症状があるかどうかチェックしてみてください。
- ・ むせる回数が増えた
- ・ 食事を食べる量が減った
- ・ 体重が減った
- ・ 食事の好みが変わる
- ・ 食後に息切れする
- ・ 食事に時間がかかる
- ・ 声がガラガラする
気道に食物や唾液が入るのは、誤嚥(ごえん)です。
誤嚥するとむせます。せきをして食物が食道に入れば心配はありません。ただ、食後の息切れやガラガラした声が続くときは、注意しましょう。気道から食物を取り出せていないので、せき払いを促してみてください。
食事の好みが変わったと感じたら、硬いものやほうれん草の茎など繊維質の食材、水分が出る高野豆腐などを残していないかどうか確認してみましょう。
嚥下障害と誤嚥性肺炎
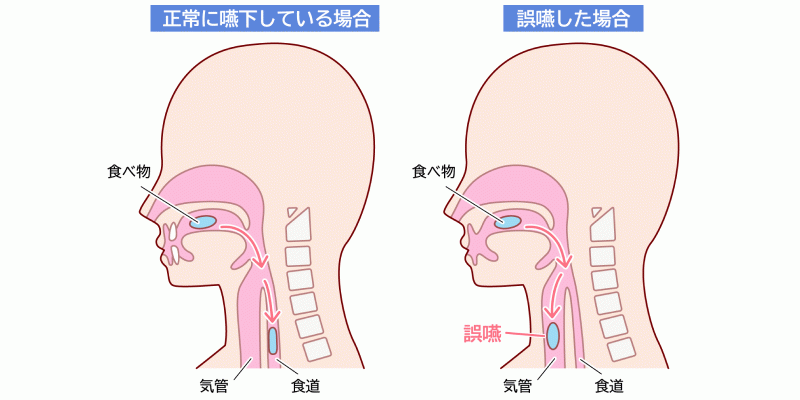
誤嚥性肺炎とは、誤嚥が原因の肺炎です。厚生労働省では、誤嚥性肺炎を以下の通り説明しています。
本来気管に入ってはいけない物が気管に入り(誤嚥)、そのために生じた肺炎。 老化や脳血管障害の後遺症などによって、飲み込む機能(嚥下機能)や、せきをする力が弱くなると、口腔内の細菌、食べかす、逆流した胃液などが誤って気管に入りやすくなります。その結果、発症するのが誤嚥性肺炎です。(※2)
上記の内容から、せきが弱いと、むせても気道に入った食物や唾液を取り出せません。頻繁にせきや熱が出るなら、誤嚥性肺炎の恐れがあります。
何科を受診するかどうか迷ったら、耳鼻咽喉科に行きましょう。耳鼻咽喉科によっては、内視鏡検査をしてくれます。気になる症状があるときは、早めの受診を心がけてください。
自宅でできる嚥下障害の対処方法

自宅でできる嚥下障害の対処方法を、食事中と食事以外にわけて紹介します。
食事中にできる嚥下障害の対処方法
食事中にできる嚥下障害の対処方法は、姿勢・環境・食事用具・食事形態の調整です。高齢の方向けに、自宅でできる対処方法を紹介します。
【 姿勢の調整 】
姿勢がまっすぐかどうか、チェックしましょう。
脳梗塞後に多いのが、麻痺側への傾きです。左側に傾くなら、左脇にクッションを置き、足裏が床に接地しないなら足台を使ってください。
体の位置を調整すると、食事中の疲れが改善してむせこみが減る方もいます。
【 環境の調整 】
食事を食べる場所は、静かな環境にしましょう。
大音量でテレビをつけたり、人が往来したりさわがしい場所で食事すると、集中できません。
いつも左側を向いてしまうなら、左を壁にするなど気が散らない環境を選んでみてください。
【 食事用具の調整 】
食器やスプーン、フォークのサイズや重さを調整しましょう。陶器の茶碗や金属製のスプーンでは、重くて長時間持てない方もいます。
口が大きくあかない方は、ティースプーンを使ってください。感覚が過敏の方は、シリコンスプーンを試しましょう。
また、早食いの方は噛む回数が少ないため、大きなスプーンだと、まる飲みしてつまらせる危険があります。
【 食事形態の調整 】
硬い食材を小さめに切ったり、焼き魚を煮魚に変更したり食事形態を見直してください。
細かく刻むとむせやすいので、ソースやマヨネーズ、トロミのある「あん」で和えましょう。
刻み食にすると、見た目の印象から食欲が低下する場合があります。好きな物や味が濃い物だと飲み込みやすい方もいるので、摂取量を気にかけて加工してください。
食事以外でできる嚥下障害の対処方法
食事以外でできる嚥下障害の対処方法は、嚥下体操・発声練習・運動です。
【 嚥下体操 】
嚥下体操は、唇や舌、のどの筋肉などの嚥下に使う機能を鍛えます。唾液分泌量が増えて、嚥下する機会が増えるので、取り組んでください。食事前に行うと、食べる準備が整います。
- ・ 首を前後・左右にかたむける
- ・ 首をゆっくり回す
- ・ 口を大きくあける・閉じる
- ・ 唇を突き出す
- ・ 頬を膨らませる・へこませる
- ・ 舌を前後に出す・引っ込める
- ・ 舌を左右の口角につける
- ・ 舌を上下の唇につける
- ・ 「ぱ・た・か」と声を出す
各運動10回を目安に、ゆっくり行ってください。
【 発声練習 】
発声練習をして、嚥下に使う機能を鍛えます。また、声を出すと目が覚めるので、食事前の発声練習がおすすめです。
嚥下体操はやりたくなくても、早口言葉や、童謡や演歌などなじみのある曲の歌唱は取り組む方もいます。
【 運動 】
運動して体力をつけましょう。食事を口に運ぶ動作や椅子に座り続けるには、体力が必要です。
近所の散歩や、座ってできる体操をして体を動かしてください。
どんな体操をしたらよいかわからないときは、動画サイトでお探しください。動画だと耳が聞こえにくくてもマネして取り組めます。
言語聴覚士が行う嚥下障害のリハビリ

嚥下障害のリハビリには、医師・看護師・言語聴覚士・栄養士・理学療法士・作業療法士・介護福祉士・歯科衛生士といった多くの職種が関わります。
嚥下障害のリハビリを専門的に行うのは言語聴覚士です。言語聴覚士は、病院やクリニックでリハビリします。
言語聴覚士が行う嚥下評価
言語聴覚士は嚥下機能を評価してから訓練を実施します。
- ・ 問診
- ・ 口腔内の観察(麻痺の有無・舌や唇の運動範囲や速度・歯牙の有無)
- ・ 嚥下検査(反復唾液嚥下検査・改訂版水飲み検査など)
- ・ 食事観察
問診では、本人や家族に食事の様子を聞き取ります。舌・唇・あごの動き、口腔内の汚れをチェックするのが口腔内の観察です。口腔内が清潔でないと、誤嚥したときに肺炎を発症する危険が高まります。
実施機会が多い嚥下検査は、反復唾液嚥下検査と改訂版水飲み検査です。反復唾液嚥下検査は、30秒間に何回の唾液嚥下ができるかどうかを調べます。改訂版水飲み検査は、冷水3mlを飲み込んだときの、むせや飲み込みを調べる検査です。
医師が、嚥下内視鏡検査や嚥下造影検査を行う場合もあります。飲み込む様子を評価できて便利ですが、施設によっては設備がありません。
食事観察とは、噛む動作やむせる食物やタイミング、食事時間や疲労度の評価です。言語聴覚士によっては、頸部聴診法(けいぶちょうしんほう)で嚥下音の聞き取りをします。
言語聴覚士が行う嚥下訓練
言語聴覚士が行う嚥下訓練の内容は、患者さんの症状によって変わるため一例を紹介します。
- ・ 嚥下体操
- ・ 顔面マッサージ
- ・ 咀嚼(そしゃく)訓練(硬めのゼリーを噛むなど)
- ・ 送り込み訓練(やわらかい煎餅をまとめるなど)
- ・ 飲み込み訓練(冷たい綿棒で刺激するなど)
- ・ 口腔ケアの指導
- ・ 食事姿勢・環境・食器の調整
- ・ 食形態の変更
嚥下体操や顔面マッサージも、鍛えたい機能によって内容は変わります。
注意が散漫で食べこぼす、左側だけ見落とす、道具の使い方がわからない、つめこんで食べてしまうといった高次脳機能障害にもアプローチします。食事に影響するのは、注意障害、失行、失認などの高次脳機能障害です。食事環境や食事用具の調整、静かな環境で個別の訓練を行います。
嚥下障害が気になったら耳鼻咽喉科へ
嚥下障害は、食物を口に運び、噛み、かたまりにして飲み込み、食道から胃に運ぶまでの動作がうまくできない障害です。
自宅でできる対処方法には、食事中の姿勢・環境・食器・食事形態の調整と嚥下体操・発声練習・運動があります。嚥下障害のリハビリを専門的に行うのは言語聴覚士です。
嚥下障害は、誤嚥性肺炎を引き起こす恐れがあります。チェックリストを確認して、気になる症状がある方は、嚥下内視鏡検査を行う耳鼻咽喉科の受診をご検討ください。
- ※1:米田匡輝. 坂本将基. 小澤雄二. 井福裕俊. 齋藤和也. 学齢期における心因性嚥下障害の実態と学校現場での対応. 熊本大学教育学部紀要. 2017. 第66号, p.279-284.
[ https://kumadai.repo.nii.ac.jp/?action=repository_action_common_download&item_id=30344&item_no=1&attribute_id=21&file_no=1 ] - ※2:厚生労働省. “誤嚥性肺炎(ごえんせいはいえん)”. e-ヘルスネット. (引用 2023-6-14)
[ https://www.e-healthnet.mhlw.go.jp/information/dictionary/teeth/yh-011.html ]
(重吉 紗有)
- 穴井めぐみ. 松岡緑. 西田真寿美. 摂食・嚥下機能からみた高齢者における嚥下体操の有効性.Journal of Japan Academy of Gerontological Nursing. 2001, Vol.6 No.1, p.67-74.
[ https://www.jstage.jst.go.jp/article/jagn/6/1/6_KJ00005799427/_pdf/-char/ja ] - 飴矢美里. 西窪加緒里. 三瀬和代. 本吉和美. 兵藤政光. 加齢による嚥下機能の変化.
耳鼻と臨床. 2006, 52(6Supplement4), p.249-255.
[ https://www.jstage.jst.go.jp/article/jibi1954/52/6Supplement4/52_S249/_pdf/-char/ja ] - 聖隷嚥下チーム.嚥下障害ポケットマニュアル第3版.医歯薬出版株式会社, 2011, 302p.
- 馬場元毅. 鎌倉やよい. 深く深く知る脳からわかる摂食・嚥下障害.学研メディカル秀潤社, 2013, 116p.
- 古川浩三. 嚥下における喉頭運動のX線学的解析-特に年齢変化について-. 日耳鼻. 1984, 87, p.169-181.
[ https://www.jstage.jst.go.jp/article/jibiinkoka1947/87/2/87_2_169/_pdf ] - 矢守麻奈監修/リハビリテーション加賀八幡温泉病院嚥下障害研究会編. ステップ方式で学ぶ摂食・嚥下リハビリテーション. 日総研出版, 1999, 140p.

